前立腺データサンプル
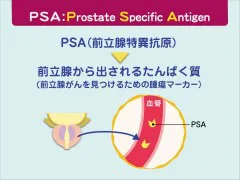
前立腺がんを見つけ出す検査の中で、最も簡便で広く行われているのがPSA検査です。PSA検査では、血液を約1mL採取して、「前立腺特異抗原: prostate specific antigen」と呼ばれる前立腺でつくられるタンパク質の一種の濃度を測定します。PSAは、健康なときも血液中にわずかに存在しますが、前立腺がんを発症すると、大量のPSAが血液中に流れ出し濃度が上昇することから、前立腺がんの腫瘍マーカーとして広く用いられています。 前立腺肥大症や前立腺炎でもPSA値が高値となることもあるので、PSA値だけで前立腺がんかどうかを判断することができませんが、前立腺がんを拾いだすスクリーニング検査法としての有用性は高く、前立腺がんの早期発見に大きく貢献しています。
PSA検査の検出精度は大変高いですが、それでもPSAのみでは見逃されてしまうこともあります。直腸診などの検査は、PSA検査を補う関係にあり、これらを組み合わせることで、検出精度はさらに高くなると考えられます。
健常男性に比べて、前立腺肥大症や前立腺がんの患者さんでは、PSA値が高くなっています。前立腺がんでは、病期が進行するほどPSA値も高くなっており、PSA検査は、がんの進行(病期)の予測にも役立ちます。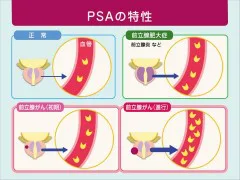
ただし、PSA値の分布は幅広く、前立腺がんがかなり進んでいてもPSA値が正常範囲であったり、健康な人でもやや高い値を示したりする例もあります。このように、健康な人と前立腺がんの患者さんのPSA値が重なり合ってしまうグレイゾーンの取り扱いの問題などから、PSA検査だけで前立腺がんを診断することはできません。疑わしい場合は、さらに他の検査を追加で行って、診断精度を高めています。
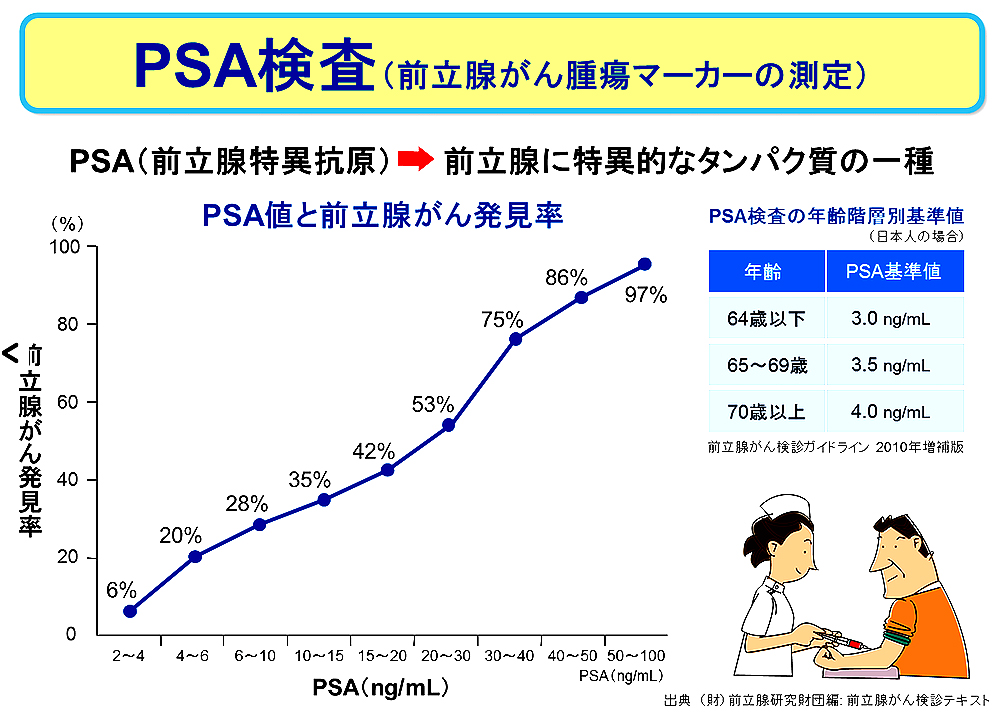
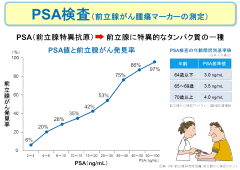 PSA値が高くなるにつれて、前立腺がんが見つかる確率も高くなります。日本人男性のPSA基準値としては、64歳以下の方では3.0ng/mL、65〜69歳の方では3.5ng/mL、70歳以上の方では4.0ng/mLが目安です。この基準値を超えている場合は、前立腺がんの疑いがありますので、医療機関でさらに詳しい検査を受けることが勧められます。———
PSA値が高くなるにつれて、前立腺がんが見つかる確率も高くなります。日本人男性のPSA基準値としては、64歳以下の方では3.0ng/mL、65〜69歳の方では3.5ng/mL、70歳以上の方では4.0ng/mLが目安です。この基準値を超えている場合は、前立腺がんの疑いがありますので、医療機関でさらに詳しい検査を受けることが勧められます。———
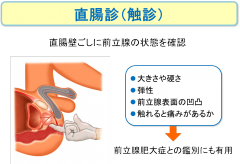
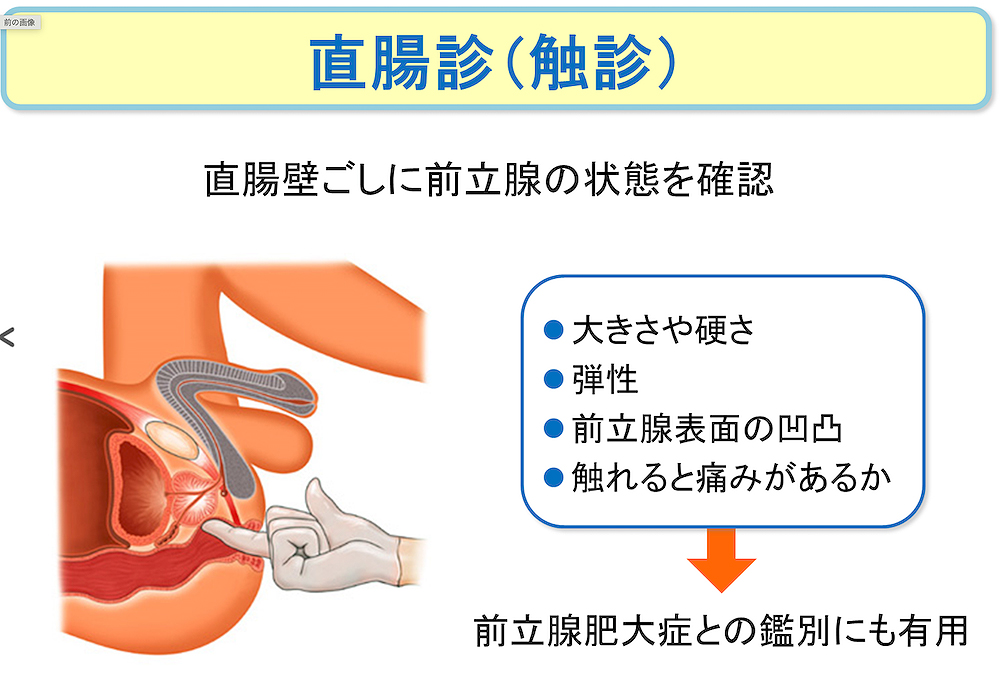
直腸診は、医師が肛門から指を直腸に入れて、直腸の壁ごしに前立腺の状態をチェックする検査です。前立腺の大きさや硬さ、弾性、表面の凹凸、触れると痛みがあるか、などを調べます。がんが進行している場合には、前立腺は硬くなったり表面がざらついていたり、周囲の組織との境界が不明瞭になったりします。触診ということで、抵抗を覚えることもあると思いますが、直腸診は特に前立腺肥大症との鑑別に有用です。検査自体は痛みもなく、10秒もあれば済んでしまいます。
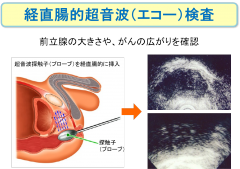
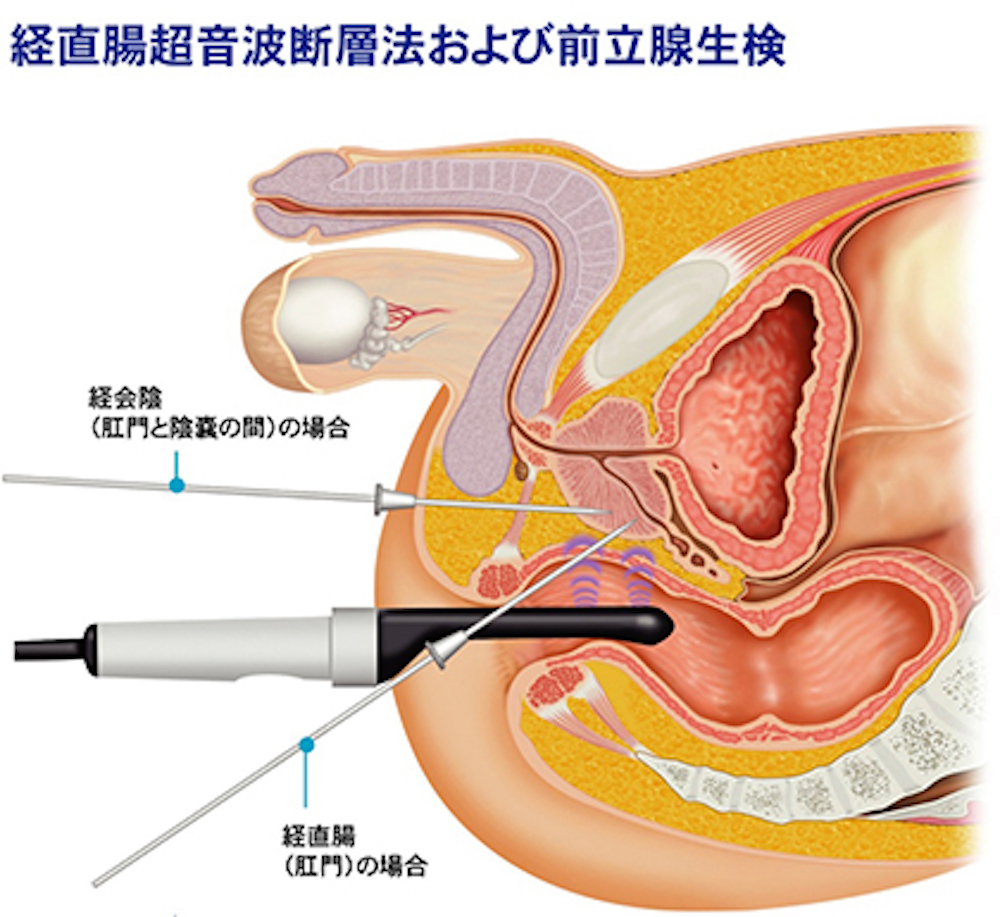
経直腸的超音波(エコー)検査は、肛門から超音波発信機である探触子(プローブ)を入れ、超音波画像を見ながら前立腺の内部の状態を調べる検査法です。
この方法は、前立腺がんがどのように広がっているのか、その様子(浸潤の有無)の確認に用いられています。特に前立腺被膜や精のうへの広がりの様子など、他の検査では診断しにくい部位の診断ができるという特徴があります。
正常な前立腺は左右対称で、周囲との境界もはっきりしていますが、がんになると左右非対称になったり、境界が不明瞭になったりします。
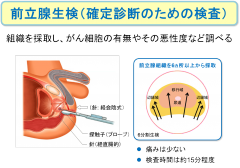
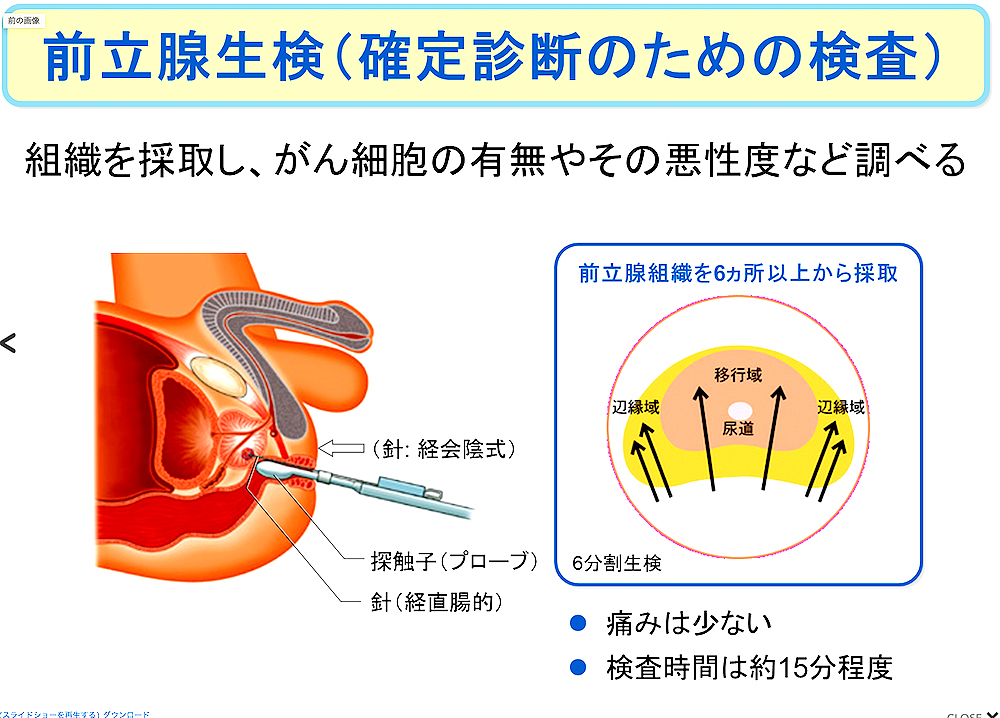
スクリーニング検査で前立腺がんが疑われた場合は、前立腺がんを確定するために、前立腺生検(バイオプシー)が行われます。前立腺生検では、特殊な針を使って前立腺から直接組織を採取し、それを顕微鏡で観察して、がんがあるか、またあった場合には、その悪性度(グリーソンスコアなど)を確認します。
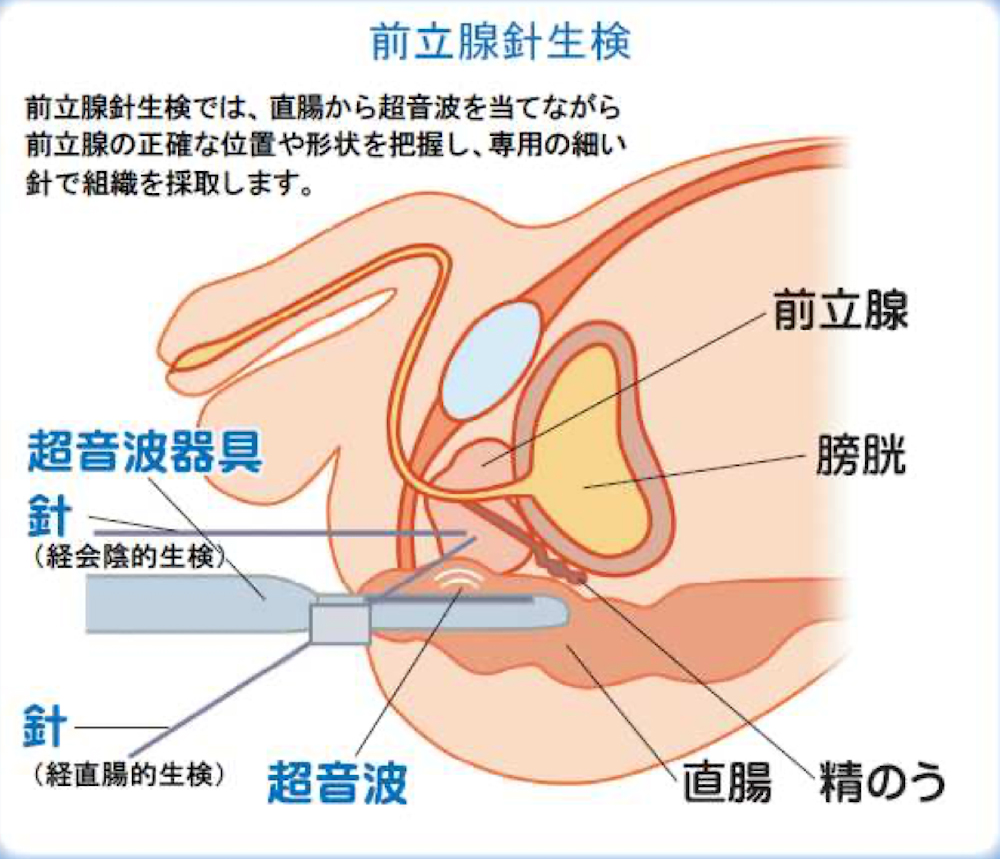
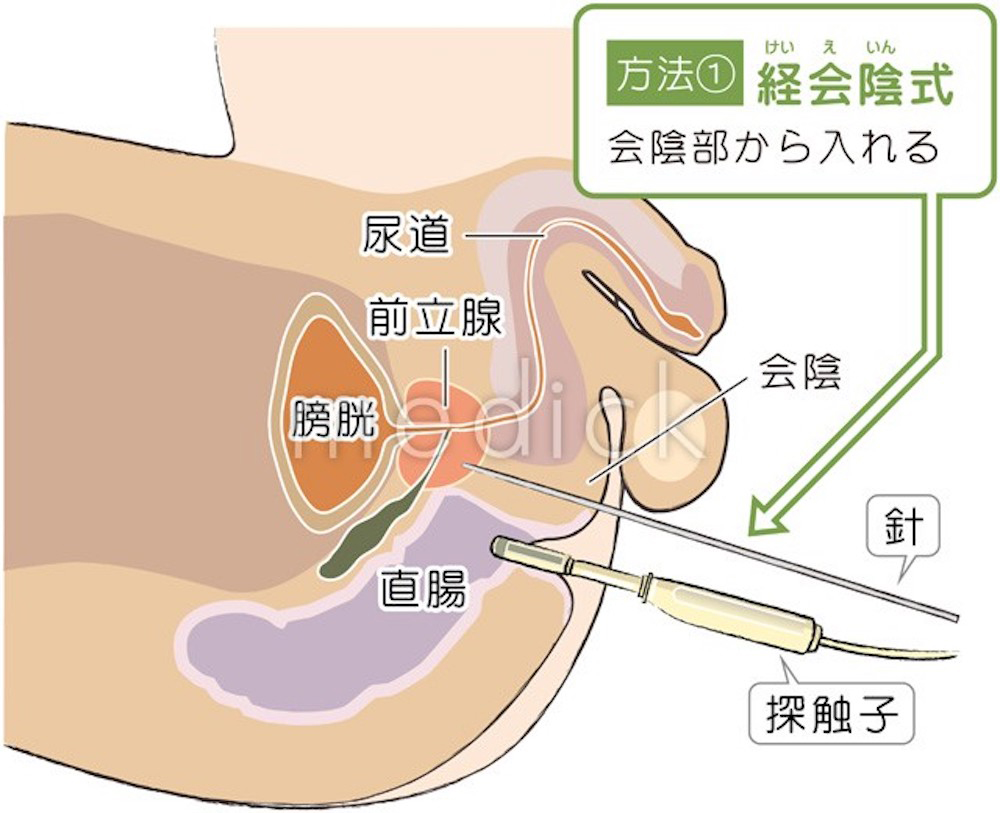
検査法としては、直腸に探触子(プローブ: 超音波装置)を挿入し、前立腺の中の様子を確認しながら、決められた位置に針を刺して前立腺組織を採取します。採取法には、針を直腸から刺し入れる経直腸式と、股の間(肛門と陰のうの間)から刺入する経会陰式があり、前立腺がんの発生しやすい辺縁域を中心に、6箇所以上から組織を採取します。
痛みは少なく、検査自体は15分程度で終わります。外来でもできますが、2〜3日入院して行うこともあります。
前立腺生検では、前立腺から直接組織を採取し、がんがあるか、またあった場合にはその悪性度などを確認します。この悪性度は前立腺がんの治療の決定でとても重要な情報となります。
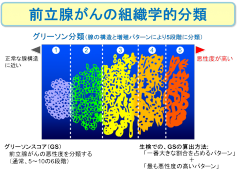 左図は前立腺がんのタイプ、つまり悪性度を示したもので、グリーソン分類と呼ばれています。米国のグリーソン博士によって提唱された分類法で、腺の構造と増殖パターンにより5段階に分けられます。1は正常な腺構造に近く、悪性度の低い(たちの良い)がんで、5が悪性度の高い(たちの悪い)がんです。グリーソン分類は、前立腺から実際に組織を採取して、その構造を顕微鏡で調べ、それぞれの組織の様子をこの図に示した組織分類と見比べて評価します。
左図は前立腺がんのタイプ、つまり悪性度を示したもので、グリーソン分類と呼ばれています。米国のグリーソン博士によって提唱された分類法で、腺の構造と増殖パターンにより5段階に分けられます。1は正常な腺構造に近く、悪性度の低い(たちの良い)がんで、5が悪性度の高い(たちの悪い)がんです。グリーソン分類は、前立腺から実際に組織を採取して、その構造を顕微鏡で調べ、それぞれの組織の様子をこの図に示した組織分類と見比べて評価します。
実際は、グリーソンスコア(Gleason score: GS)と呼ばれる数値にして使用されます。生検におけるグリーソンスコアは、採取した組織の中で、最も量的に多い組織像と最も悪性度の高い組織像について、その増殖パターンを合計して算出します。グリーソンスコアでは、もっとも悪性度の低い「2」から、もっとも悪性度の高い「10」までの9段階に分類されますが、健康上問題となる前立腺がんは、5~10の6段階であることがほとんどです。
- CT検査、MRI検査
生検で前立腺がんの診断が確定したら、がんがどの程度進行しているのかを、CT(コンピューター断層撮影法)やMRI(磁気共鳴画像法)で調べます。これらの検査では、前立腺やその周囲など、体内の様子を画像にして映し出し、がんが前立腺の中のどこまで広がっているか、あるいは周囲の組織に浸潤していないか、リンパ節や離れた臓器に転移していないかなどを調べます。
- 骨シンチグラフィー
先にも述べた通り、前立腺がんは、骨に転移しやすい性質を持っています。CTやMRIは、骨の検査にはあまり適していないため、骨シンチグラフィーと呼ばれる検査も行われます。この検査では、骨のがんに集まりやすい性質を持つ放射性物質を注射し、3時間ほど待ってから全身の骨を特殊なカメラで撮影します。前立腺がんが骨に転移していれば、そこに放射性物質が集積し黒く映し出されます。この検査で用いられる放射性物質はごく少量ですので、被曝については心配しなくても大丈夫です。
これらの画像検査によって、前立腺がんの浸潤の程度や転移の有無を調べ、病期を診断します。