健康格差社会
 ■命の不平等なくすために
■命の不平等なくすために
女性87・26歳、男性81・09歳。日本人の平均寿命は昨年もまた、過去最高を更新した。女性は5年、男性は6年連続だ。

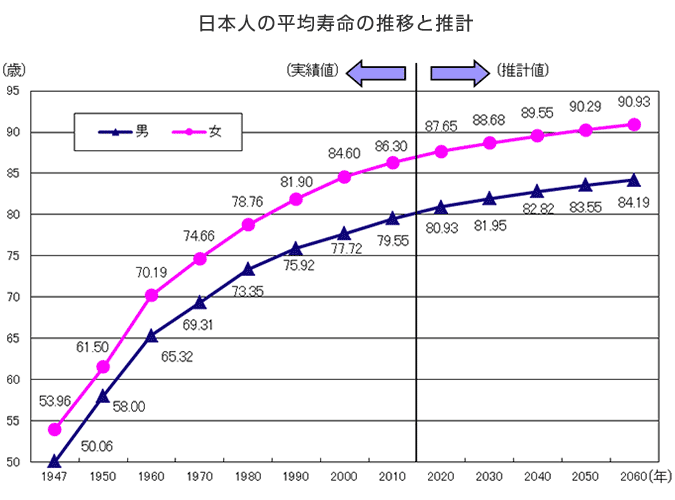
厚生労働省は、「健康意識の高まり」や「生活習慣の改善」を要因に挙げる。だが、その長寿国にも大きな落とし穴がひそむ。所得が低かったり、雇用が安定していなかったりする人は、そうでない人たちよりも病気になりやすく、寿命も短くなりがちだ。世界各地で見られる、そんな「健康格差」である。
この現実から、目をそむけるわけにはいかない。
■貧困が生む悪循環
麻生太郎副総理が昨秋、「先輩」の言葉を借りる形でこんな発言をした。「自分で飲み倒して、運動も全然しない人の医療費を、健康に努力している俺が払うのはあほらしい」
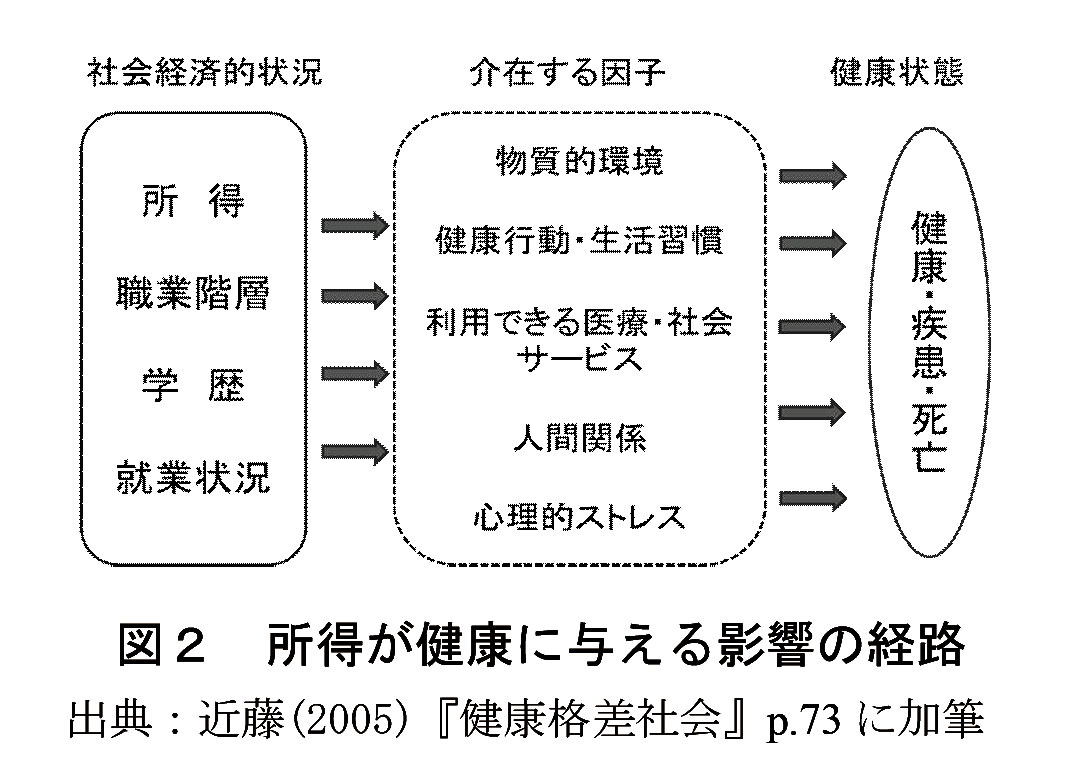
念頭にあるのは糖尿病の患者とみられる。しかし、この病気を「自己責任」で片づけてしまうのは間違いだ。生まれつきの体質に加えて、その人の置かれた社会的・経済的な環境が大きく影響するからだ。
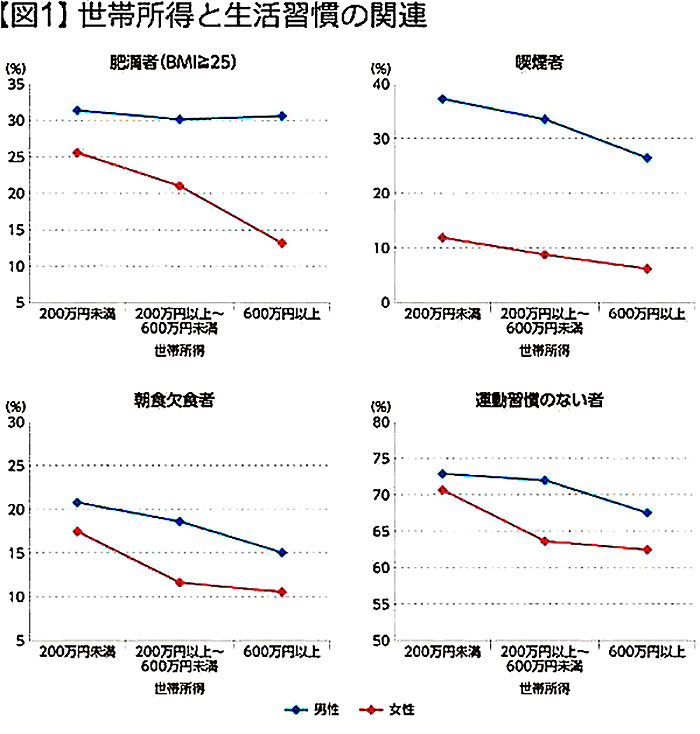
全日本民主医療機関連合会(民医連)が2011年から12年にかけて、生活習慣が発症に大きくかかわる2型糖尿病の40歳以下の患者約800人を調べたところ、約6割が年収200万円未満の低所得者だった。正規雇用で働いている人は5割強にとどまった。
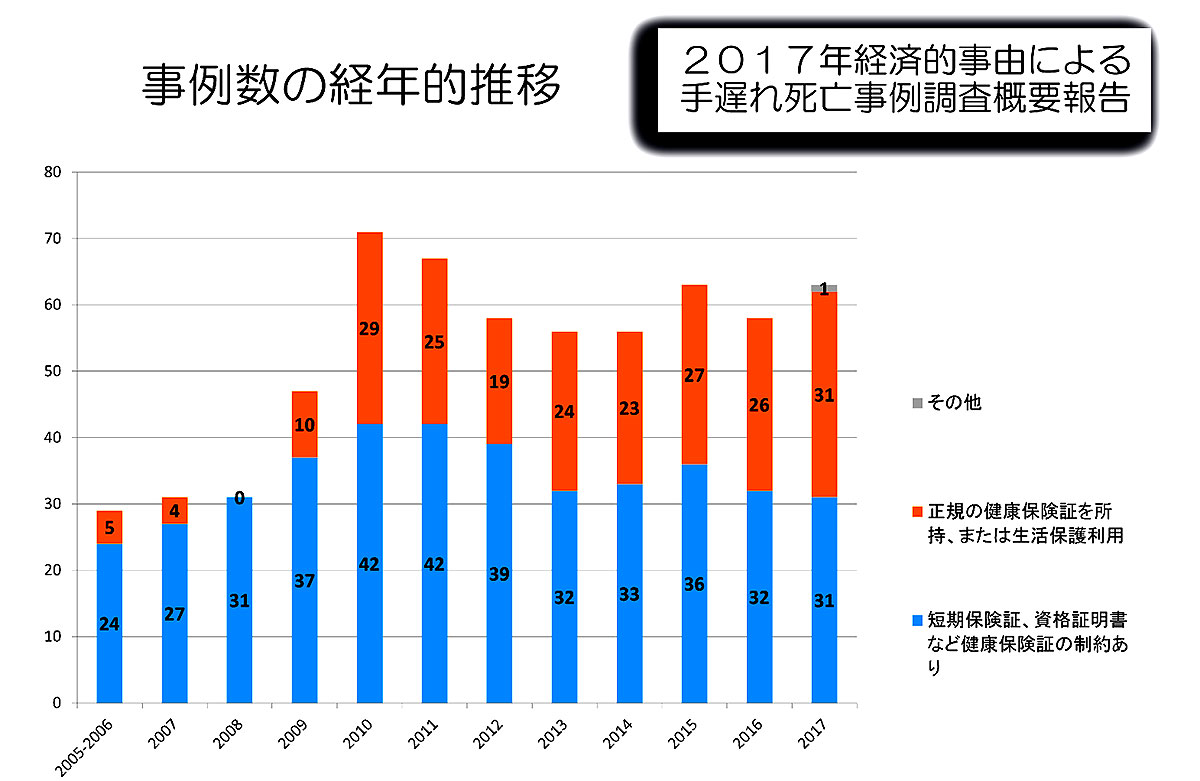
厚労省が14年に実施した国民健康・栄養調査によると、年収200万円未満の世帯では、600万円以上の世帯に比べて、野菜や肉の摂取が少なく、肥満が多い傾向が認められた。
少ないお金でおなかが満たされるご飯・めん類に食事が偏りがちで、日々の仕事や生活に追われて運動する余裕などない。そんな姿が浮かび上がる。
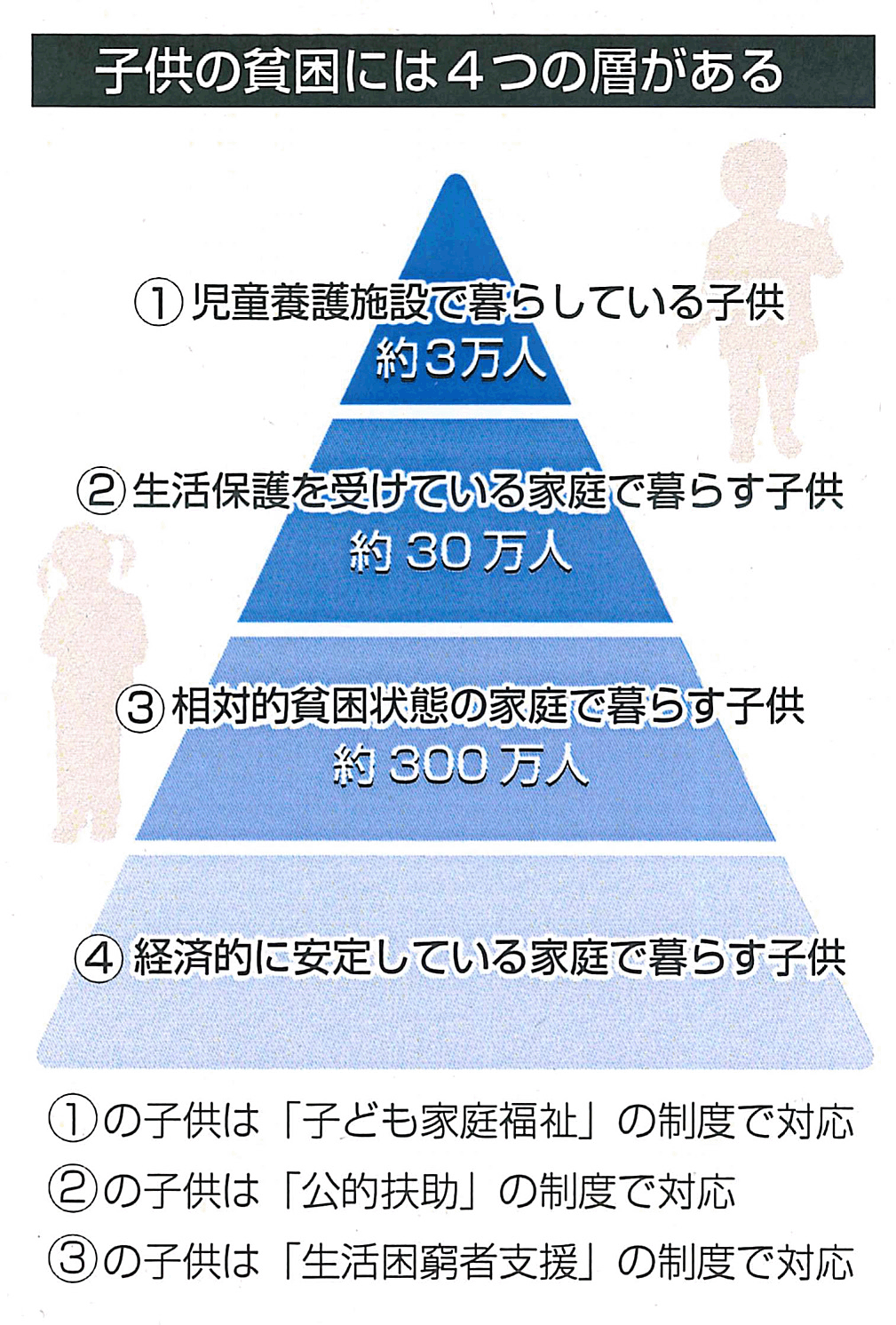
■影響は子どもたちに
貧困がもたらす健康の不平等は、明日を支える子どもたちにも暗い影を落とす。東京都足立区が4年前から続けている、区立小学校に通う1年生を対象とする調査は、多くのことを考えさせる。生活困難をかかえる世帯の子は朝食を抜きがちで、虫歯や肥満が多い、運動習慣が少ないといった傾向にある。「わからないことを知るために質問することができる」「馬鹿にされたり悪口を言われたりしてもうまく対処できる」といった問いへの回答から算出する「逆境を乗り越える力」も、総じて低い。
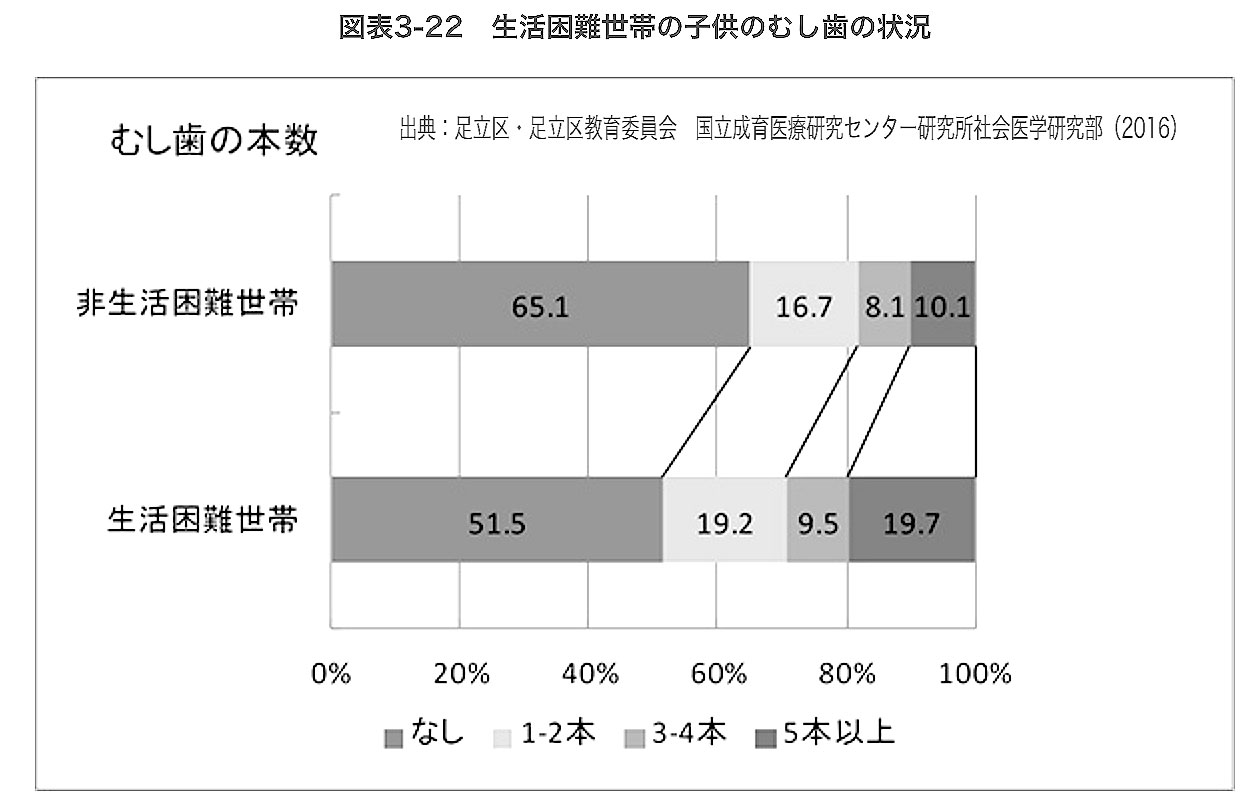
こうした家庭は親の帰宅時刻が遅く、重い抑うつや不安を抱いているケースも多い。子を歯医者にすぐに連れて行けない理由を尋ねると、「お金がない」よりも「時間がない」が圧倒的に多かった。子に向き合わないのではない。向き合うだけの心身のゆとりがないのだ。そこを理解しないと、問題の解決は遠い。むろん国も目をつぶっているわけではない。
13年に制定された「子どもの貧困対策法」は、「将来がその生まれ育った環境によって左右されることのない社会」の実現を基本理念にうたい、健康づくりの指針を定めた厚労省の「健康日本21」にも「健康格差の縮小」が盛りこまれている。
にもかかわらず、取り組みは鈍いと言わざるを得ない。施策を考えていく土台となるデータも貧弱だ。まずは健康格差の実態を、国として急ぎ把握する必要がある。
■負の連鎖を断つには
保険制度のあり方も絡んで、医療や介護をめぐる差異をなくすのは容易ではない。それでもせめて、子どもたちの間にも広がる格差を、少しでも是正・縮小できないものか。ここでも足立区の対応はひとつの参考になる。子どものころに身につけた生活習慣は、大人になってからの自らの健康を守るすべにもなるとして、早いうちの定着を促している。

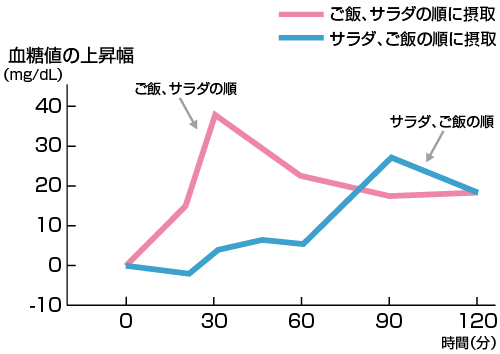
たとえば、肥満の予防につながるといわれる「ベジ・ファースト」(ひとくち目に野菜を食べる)を心がけさせる。正しい歯磨き方法を教え、法定の検診がない年齢の子どもの歯の状態もチェックする。生活困難の家庭か否かを問わず、すべての子を対象にした取り組みだ。
一人ひとりの生活や習慣に、行政がどこまで介入すべきかという難しい問題はある。さりとて目の前の健康格差を放置し、負の連鎖に手をこまぬいていると、事態はさらに深刻になり、社会保障制度全体、ひいては国の土台を揺るがすことにもなりかねない。

子どもの貧困対策法は、国、自治体に対策をつくって実施する責務を課したうえで、国民にも協力を求めている。
この数年で各地に広がった子ども食堂の多くは、個人やNPOによって運営されている。生きていく基本である「食」を、身近な地域で支え、ふれ合いの場にもする。小さな点を面へ広げるこうした取り組みを、引き続き大切にしていきたい。
 ■命の不平等なくすために
■命の不平等なくすために











